| |



Aussi curieux que cela puisse paraître,
notre cerveau lui-même nest pas sensible à la douleur. Il ny
a en effet aucun nocicepteur
dans le tissu cérébral. Dailleurs, la plupart des chirurgies cérébrales sont
effectuées à laide danesthésiques locaux uniquement. Ceux-ci visent les tissus
avoisinants du cerveau comme les méninges
qui eux sont sensibles à la douleur. |
Il existe une organisation
somatotopique des neurones et des axones nociceptifs qui se conserve
tout au long de leur trajet. En effet, du faisceau
spinothalamique de la moelle épinière, en passant par le thalamus et jusquau
cortex somatosensoriel, ce qui est contigu sur le corps demeure généralement contigu
jusque dans le cerveau. Cest ce principe qui nous permet de localiser la douleur,
par exemple de la ressentir précisément sur lorteil quon vient de se cogner.
On retrouve aussi une somatotopie dans le
cortex moteur primaire. De plus, la somatotopie nest pas figée à tout
jamais. Elle peut être modifiée par lentraînement. Chez un violoniste qui améliore
la dextérité de ses doigts depuis des années par exemple, la zone représentant
chaque doigt est plus étendue et mieux délimitée que dans le cortex de la moyenne
des gens. |
| |
| LA NEUROMATRICE DE LA DOULEUR | | Quand on se cogne un orteil
sur une roche, on ressent une douleur à cet endroit précis de notre
corps. Cette douleur est souvent si vive et bien localisée qu’on
a presque l’impression que c’est l’orteil qui a mal. Bien sûr
il n’en est rien. Les fibres
nociceptives de l’orteil transmettent d’abord leurs influx nerveux
à la moelle épinière qui les transmet à son tour au
cerveau. Et c’est l’activité nerveuse de certaines régions
du cerveau qui va alors nous faire ressentir de la douleur à cet endroit
précis. Puis nous faire crier de gros mots, frotter notre orteil, l’éloigner
de la source du danger, etc. Quelles sont ces régions
et comment collaborent-elles pour nous faire ressentir les nombreuses propriétés
de la douleur (localisation, intensité, type
de douleur, charge affective négative, etc.) ? Voilà des questions
complexes qui ont été grandement débattues au cours des dernières
décennies et qui le sont d’ailleurs encore aujourd’hui.
Formation
réticulée (en rouge), noyau VPL du thalamus (en vert)
et cortex somatosensoriel
(en bleu). | Une
chose semble toutefois certaine : il n’y a pas de « centre de la douleur
» unique dont la seule activité pourrait rendre compte de toutes
les facettes de la douleur. En d’autres termes, aucune lobotomie d’une
région particulière du cerveau ne fait disparaître complètement
la douleur. Cela dit, les expériences menées grâce
à des techniques comme l’imagerie cérébrale montrent
clairement que de nombreuses régions précises du cerveau modifient
leur activité quand on ressent la douleur. Ces régions sont reliées
entre elles et forment un réseau que certains appellent la « matrice
de la douleur ». Et selon ce que l’on connaît déjà
de ces régions, on les associe souvent à différents aspects
de la douleur. | Cest le cas de la
formation
réticulée du tronc cérébral, lune des premières structures cérébrales
à recevoir des connexions des voies
ascendantes de la douleur en provenance de la moelle épinière. Lactivation
de la formation réticulée contribue aux réactions déveil et de vigilance associées
à la douleur. Ses neurones peuvent agir sur le rythme cardiaque, la pression artérielle,
la respiration et d'autres fonctions vitales que la douleur peut affecter. Cest
aussi la formation réticulée qui fait quune douleur peut passer inaperçue si
notre attention est focalisée sur une tâche captivante. Les
voies ascendantes de la douleur vont ensuite faire escale dans le grand relais
sensoriel quest le thalamus.
Elles y feront des connexions dans différentes sous-régions du thalamus, notamment
dans le noyau ventral postérolatéral (ou VPL) situé dans la partie ventrale, postérieure
et latérale du thalamus. Le noyau VPL joue un
rôle majeur dans la discrimination sensorielle de la douleur. En effet, ses neurones
projettent ensuite leur axone au cortex somatosensoriel reconnu pour sa capacité
à localiser la douleur et à en évaluer lintensité. Cest aussi dans ce noyau
VPL que passent les messages du toucher avant de se projeter sur le même cortex
somatosensoriel. Les informations relatives au toucher et à la douleur sont tout
de même séparées dans des sous-régions distinctes du noyau VPL. La
partie médiane du thalamus reçoit pour sa part des connexions de la formation
réticulée et démontre une organisation somatotopique (voir encadré) plus
ténue qui léloigne de la fonction discriminative. Avec ses neurones qui
font des connexions dans le lobe frontal sur les
aires corticales motrices, cette région médiane du thalamus participe à l'élaboration
des réactions motrices et émotionnelles liées à la douleur.
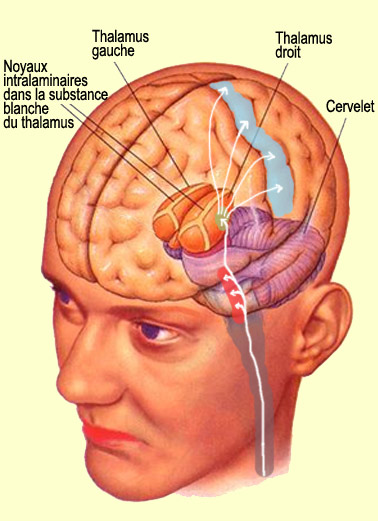
Les
noyaux intralaminaires du thalamus, situés tout près de la région médiane,
font aussi partie de cette zone dite « non spécifique » du thalamus qui participe
à la réponse déveil à la douleur. En plus du lobe frontal, les noyaux intralaminaires
vont rejoindre différentes
régions du système limbique. Et comme le cortex frontal envoie lui-même de
nombreuses projections vers le système
limbique, on a ici affaire à coup sûr à un système impliqué dans la composante
émotionnelle désagréable de la douleur et à la réponse comportementale destinée
à lamoindrir. Labondance de ces connexions
réciproques que lon retrouve dans le cortex cérébral y rend le message nociceptif
beaucoup plus difficile à suivre. Les études dimagerie cérébrale nous permettent
néanmoins détablir une implication des cortex
somatosensoriels primaires, secondaires, cingulaires antérieurs et insulaires
dans la perception de la douleur. |
|